Przyczyny powstawania porażenia mózgowego są rozliczne. Mogą zaistnieć w końcowej fazie ciąży lub w okresie okołoporodowym, szczególnie jeśli wystąpiły komplikacje związane z porodem. Skutek jest jeden: niedotlenienie mózgu i różny stopień jego uszkodzenia: porażenie jednej kończyny, jednej strony lub połowy ciała, aż do porażenia czterokończynowego, uszkodzenia ośrodków mowy, mięśni oka, twarzy, zwieraczy. Działania rehabilitacyjne powinny być podjęte jak najszybciej, aby ograniczyć powstawanie i utrwalanie się patologicznych połączeń nerwowych i ich negatywnych skutków dla tkanki mięśniowej, łącznej, stawów i rozwoju psychoemocjonalnego.
Pytanie brzmi: Jakie działania rehabilitacyjne należy podjąć? Jeżeli ważne są dla Ciebie reguły działania, które dają najlepsze rezultaty, a przy tym pozwalają znacznie ograniczyć koszty rehabilitacji – zapraszam do lektury wpisu.
W terapii dzieci z MPDz królują metody Vojty i Bobath, oparte o stymulację uciskową określonych punktów na ciele dziecka oraz ułożenia, których celem jest kształtowanie pożądanych wzorców ruchowych. Mózg uczy się kontroli napięcia mięśni od nas, na zasadzie wielokrotnych prób i powtórzeń. Kiedy wszystkie obwody nerwowe są sprawne, łatwo sam opanowuje zasady napinania i relaksacji mięśni, jednak samodzielne uczenie się regulacji napięcia mięśniowego, spowodowane uszkodzeniem części neuronów ruchowych u chorego z Mp Dz nie jest możliwe i stawia mózg w sytuacji stresowej, która objawia się w postaci spastyczności i dysproporcji napięć mięśni antagonistycznych.
Torując metodami rehabilitacji ruchowej ułożenia ciała i odpowiednie ruchy, można stworzyć obwody zastępcze i znacznie zwiększyć zakres samodzielności chorego. Spowodować że zacznie chodzić i lepiej radzić sobie w życiu mimo, że część neuronów jest uszkodzona. Jednakże poruszanie nie w pełni sprawnymi mięśniami, uniemożliwia kształtowanie optymalnych, nie wymagających wielkiego wysiłku, schematów ruchowych. Ruchom towarzyszy wzmożone, niestabilne napięcie, które z czasem utrwala się jako akceptowalny wzorzec. Uszkodzony od urodzenia mózg nie zna innego wzorca i jako optymalny przyjmuje ten, wymagający dużego wysiłku,. Ponieważ mimo intensywnej rehabilitacji ruchowej, znaczna część neuronów nie funkcjonuje prawidłowo, utrzymują się niedowłady i spastyczność, chód nożycowy, brak wyprostu w stawach i chodzenie na palcach. Pogłębia się wewnętrzne przekonanie o braku wpływu na napięcie mięśni.
Osoby zajmujące się terapią chorych z zaburzeniami czynności mięśni nie zdają sobie sprawy z tego, co dzieje się w układzie nerwowym chorego z porażeniem, dopóki nie ocenią napięcia mięśniowego w sposób obiektywny. Dotyk, wzrok i duże doświadczenie terapeuty nie zastąpią jedynej, obiektywnej metody oceny napięcia mięśni jaką jest powierzchniowa elektromiografia (sEMG), której wykorzystanie powinno być podstawą w rehabilitacji chorych z zaburzeniami napięcia mięśniowego. Bez niej rezultaty leczenia będą jedynie połowiczne. Więcej o elektromiografii przeczytasz tutaj. sEMG ujawnia jak wysokie i niestabilne jest napięcie zarówno w spoczynku jak i w czasie poruszania się, i diametralnie zwiększa szanse na wzmocnienie kontroli mózgu nad czynnością mięśni. Nie mniejsze znaczenie w terapii chorych z MPDz pełnią zabiegi stymulacji funkcjonalnej (FES), ponieważ przy każdej próbie realizowania ruchu, ani uszkodzony mózg, ani nawet najwprawniejsze dłonie terapeuty, nie są w stanie dostarczyć uszkodzonemu układowi nerwowemu takiej ilości i jakości stabilnej stymulacji, jaką może zapewnić wyłącznie aparat do stymulacji (FES). Żeby zbudować mechanizm odpowiedzialny za obniżenie i stabilizację napięcia oraz zdolność do relaksacji, potrzebna jest długotrwała i regularna ekspozycja układu nerwowego na odpowiedni wzorzec napięcia. Jedną część wzorca dostarcza stymulacja, drugą – wizualna kontrola napięcia możliwa dzięki sEMG.
Problem w tym, że o potrzebie łączenia metod rehabilitacji ruchowej ze stymulacją i wykorzystaniem powierzchniowej elektromiografii mówi się bardzo niewiele, z ogromną szkodą dla rezultatów leczenia. Rehabilitacja ruchowa jest konieczna dla zapobiegania przykurczom w stawach, korygowania postawy i wzorców ruchowych – tego nie zrobi żaden stymulator. To zadanie dla certyfikowanego specjalisty. Ćwiczenia często wykonują rodzice, których wiedza jest niepełna i mimo najlepszych chęci, popełniają wiele błędów. Realizowana nawet perfekcyjnie (o co w rzeczywistości jest trudno) rehabilitacja jakąkolwiek metodą: Vojty, Bobath, Medek, Feldenkreis etc., nie jest w stanie stymulować układu nerwowego ani stabilnym napięciem, ani też w odpowiednio długo trwającym zabiegu tak, aby aktywność neuronów ruchowych i niezliczonych połączeń synaptycznych, mogła modyfikować się w sposób umożliwiający obniżenie spastycznego napięcia. Taki rodzaj bodźca może zagwarantować jedynie regularna stymulacja funkcjonalna, stosowana minimum 60 minut dziennie. Jeżeli rezultat rehabilitacji w porażeniu ma być jak najlepszy – obie metody trzeba łączyć. Koniecznie.
Jak wpływa stymulacja na układ nerwowy i normalizację napięcia mięśni chorych z mózgowym porażeniem, prezentują poniżej przykłady wizualizacji napięć rejestrowanych z pomocą sEMG z mięśni piszczelowych u dziecka z MPDz, systematycznie rehabilitowanego metodą Vojty. Mimo 2 lat rehabilitacji nadal utrzymuje się znaczna spastyczność. Dziecko nie chodzi, przy próbach stania ma mocno ugięte kolana i stoi na palcach. Badanie sEMG ujawnia wpływ stymulacji na wzmożone napięcie spoczynkowe. Lewa strona elektromiogramu odpowiada napięciu przed zabiegiem stymulacji. Obserwację zatrzymano na czas trwającej 5 min FES i uruchomiono ponownie. Prawa strona elektromiogramu reprezentuje napięcie po stymulacji.
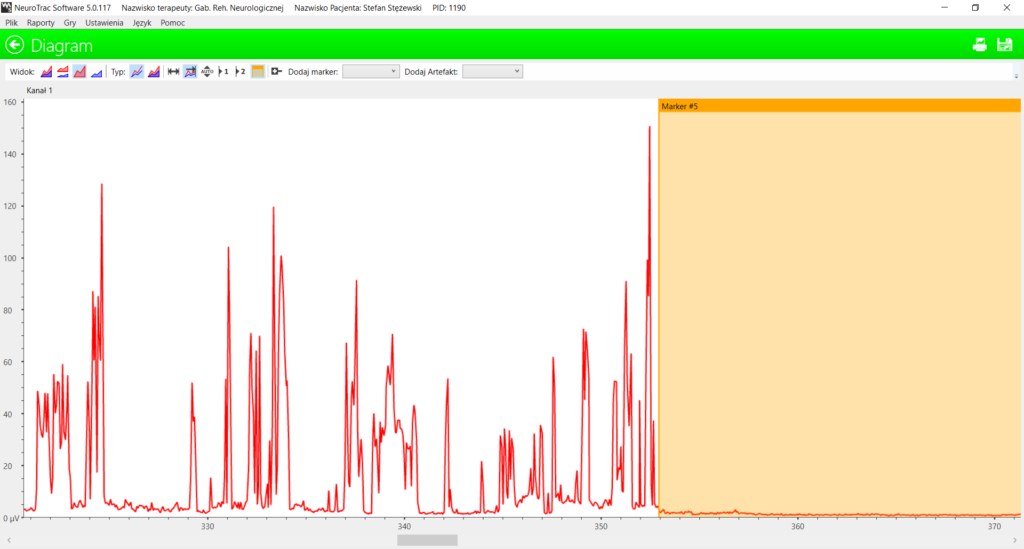
Niestabilne napięcia, których wartość przed stymulacją wynosiła średnio 19,2 mikrovolta (μV) i osiągała maksimum rzędu 250,8 μV, obniżyły się po stymulacji do średniej 1,2 μV, z maksimum 3,1 μV. Prawidłowe napięcie w spoczynku powinno wynosić poniżej 1 μV. Obniżenie spastycznego napięcia ma kapitalne znaczenie dla funkcji mięśni, poprawia się ich ukrwienie, zwiększa zakres ruchu w stawach i zdolność do generowania siły.
Dopóki proces sterowania napięciem nie jest optymalny, mózg i mięśnie wydatkują mnóstwo energii. Niskie napięcie w spoczynku i stabilne w czasie skurczu, oznacza oszczędność energii, którą organizm może przeznaczyć na procesy regeneracyjne. Normalizacja napięcia otwiera drogę do zmian plastycznych służących usprawnianiu, pokonaniu spastyczności i zwiększeniu zdolności do generowania siły. Przez 4 miesiące stosowano w domu codzienne zabiegi stymulacji funkcjonalnej, po czym mama zgłosiła się na kontrolne badanie sEMG. Elektromiogram reprezentuje aktualne napięcie spoczynkowe mięśni piszczelowych. Dziecko leżało spokojnie na leżance 5 minut. Czy Twoje dziecko jest równie spokojne w czasie terapii?
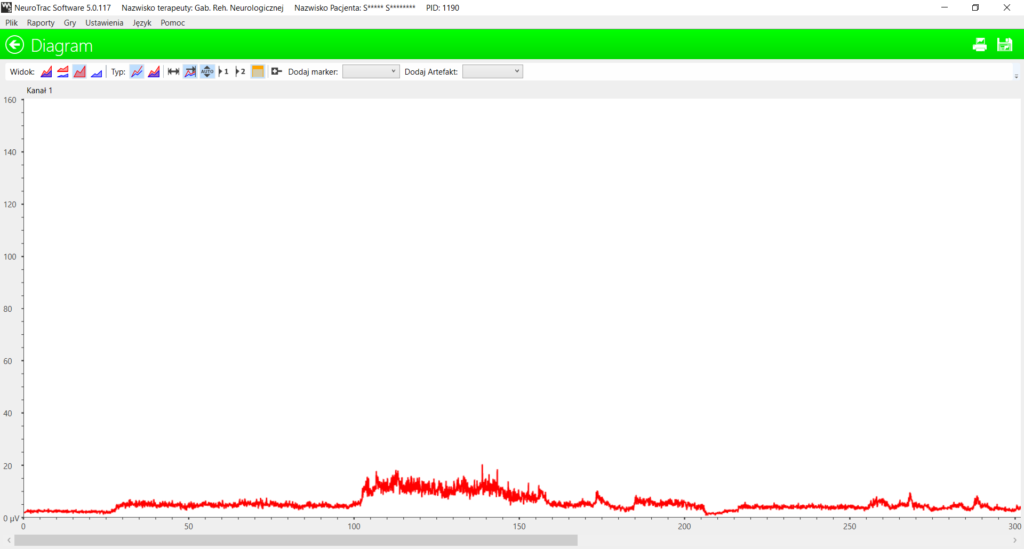
Średnia wartość napięcia za okres 5 minut obserwacji wyniosła 4,1 μV, czyli prawie 5-krotnie mniej niż przed 4 miesiącami. Już po czterech miesiącach od wdrożenia zabiegów stymulacji, dziecko potrafiło stać na wyprostowanych nogach, chodzić przy meblach i coraz częściej obciążać całe stopy. Udokumentowany badaniem wpływ stymulacji na obniżenie napięcia dowodzi, że jest to metoda skuteczna. Co umożliwia taką poprawę?
Nie tyle stymulacja co ludzki mózg, który ulega zmianom plastycznym i może regenerować pod wpływem odpowiedniej ilości stabilnych pobudzeń (napięć), jakich może dostarczyć wyłącznie stymulacja funkcjonalna. Ręka ludzka tego nie potrafi.
FES to rodzaj łagodnej, bezbolesnej elektrostymulacji mięśni i układu nerwowego, stosowanej minimum 1 godzinę dziennie, a najlepiej 2- 3 godziny na dobę.
Stymulacja jest realizowana poprzez naklejenie na mięśnie elektrod połączonych ze stymulatorem, zaprogramowanym na podstawie badania sEMG. Dziecko ubiera się w śpioszki, aby nie plątały mu się przewody i może w czasie stymulacji być aktywne a nawet spać. Procedura zajmuje kilka minut, a po włączeniu stymulacji, stymulator działa sam, aż skończy się zaplanowany czas zabiegu. Stymulacja FES powinna być stosowana jak najczęściej, od chwili postawienia diagnozy, także u niemowląt, w domu, w łóżeczku, wózku lub pionizatorze. Również ćwiczenia ruchowe dają o wiele lepsze efekty po stymulacji, kiedy napięcie jest niższe i bardziej stabilne.
Test wysiłkowy – próba zginania grzbietowego stopy zarejestrowana w marcu 2019 roku ujawnił brak zdolności innego dziecka z porażeniem do napinania mięśni i relaksacji po skurczu. Mimo intensywnej rehabilitacji ruchowej, widoczny jest brak kontroli napięcia mięśni. Napięcie w czasie skurczu niewiele odbiega od napięcia w relaksacji.
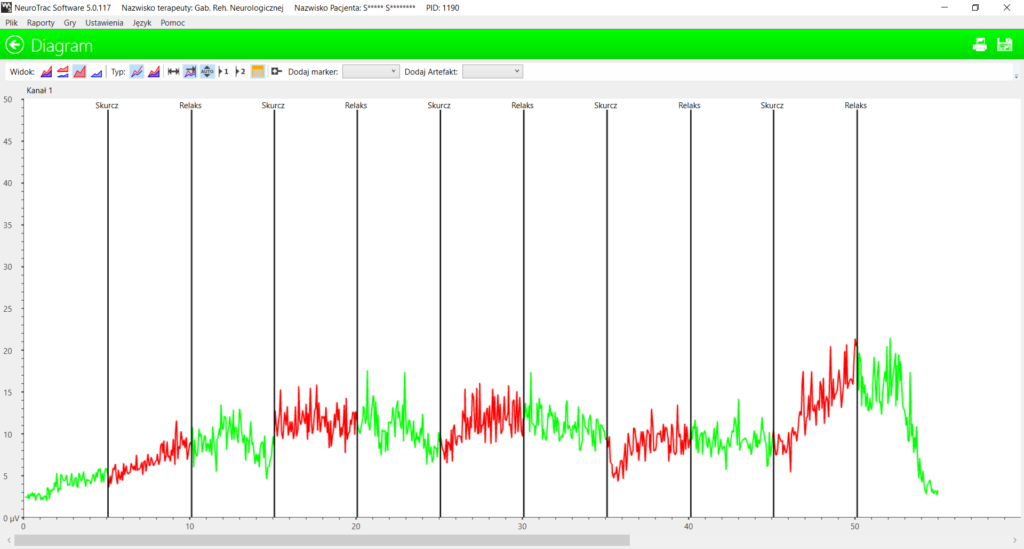
Kolejne badanie kontrolne wykazało, że osiem miesięcy stymulacji w połączeniu z ćwiczeniami, spowodowało wyraźnie lepszą zdolność do generowania napięcia oraz relaksacji po skurczu. Dziecko wymaga oczywiście jeszcze długotrwałej terapii, ale jej dotychczasowe efekty mocno zaskoczyły i ucieszyły rodziców oraz prowadzącego rehabilitację ruchową fizjoterapeutę.
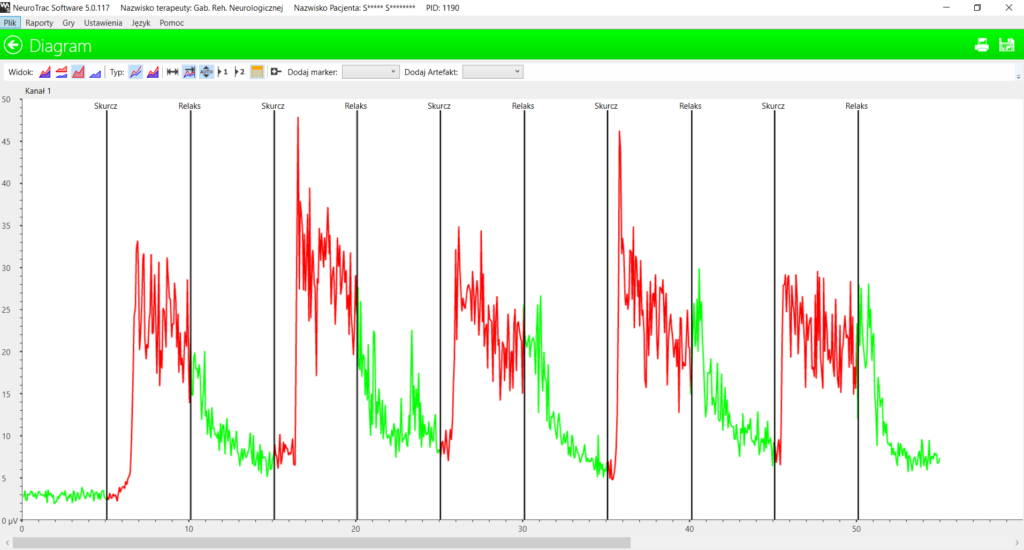
Rehabilitowani wyłącznie ruchowo, bez codziennych zabiegów stymulacji chorzy (dzieci i dorośli), zwiększają zakres samodzielności, ale dzieje się to ogromnym kosztem energii zużywanej na przeciwdziałanie spastycznemu napięciu. Mimo intensywnej rehabilitacji ruchowej, wielu chorych wymaga obniżającej napięcie farmakoterapii lub chirurgicznej korekty stawów, wydłużania mięśni lub do końca życia borykają się ze spastycznością.
Stosując stymulację funkcjonalną i ćwiczenia EMG-biofeedback w połączeniu z rehabilitacją ruchową, można osiągnąć znacznie lepsze efekty u dzieci i dorosłych z porażeniem mózgowym. Koszt terapii (badanie i stymulator) to tylko około 1000 zł. Stymulować mięśnie i mózg można wiele miesięcy lub lat, odnosząc cały czas korzyści.
Jak z samej nazwy choroby wynika, porażenie dotyczy mózgu odpowiedzialnego za sterowanie napięciem mięśni i to głównie jemu, a nie mięśniom i stawom, trzeba poświęcić najwięcej uwagi. Stymulując mięśnie stabilnym napięciem działamy również na układ nerwowy, który uczy się synchronizować aktywność neuronów ruchowych.
Lepsza synchronizacja pracy mięśni to mniejszy stres, mniejsza spastyczność i więcej zdolności do generowania siły. Oprócz stymulacji wskazane jest stosowanie metody EMG-biofeedback, omówionej tutaj.
